Lupus: síntomas, causas y tratamientos.
Lupus: síntomas, causas y tratamientos.
Es una enfermedad multifactorial en la que la genética y el ambiente juegan un papel preponderante

Especialista en Medicina Intensiva.
5 Artículos
11 de mayo de 2020
El lupus es una enfermedad autoinmunitaria que puede afectar a diferentes partes del cuerpo y presentarse de manera diferente en cada persona.
Aunque es reconocida en mayor parte por las lesiones dermatológicas que ocasiona en la piel de los pacientes, sobre todo en el área del rostro, es importante destacar que el lupus puede afectar muchos otros órganos y sistemas del cuerpo, incluyendo los riñones, el corazón, los pulmones y el cerebro.
El término lupus fue utilizado por primera vez por el médico Rogerius en el siglo XII para describir una lesión eritematosa malar en forma de alas de mariposa.
A lo largo del tiempo, se ha avanzado en el conocimiento de la enfermedad, incluyendo su fisiopatología, características clínicas y laboratoriales, así como su tratamiento, que ha evolucionado desde el uso de salicilatos y quinina hasta el manejo con corticosteroides y otros medicamentos.
¿Quiénes son propensos a desarrollar la enfermedad?
El lupus es más prevalente en mujeres, con aproximadamente el 54% de los casos en pacientes con antecedentes familiares de enfermedades del colágeno o enfermedades autoinmunitarias en primer grado.
Aunque la causa exacta del lupus es desconocida, se cree que hay varios factores implicados, incluyendo factores genéticos y ambientales, que contribuyen a la heterogeneidad clínica y de laboratorio que presentan los pacientes con la enfermedad.
¿Cuáles son los síntomas del Lupus?
Los síntomas del lupus pueden variar en intensidad y frecuencia a lo largo del tiempo y pueden incluir fatiga, fiebre, dolor o inflamación en las articulaciones, erupciones cutáneas, sensibilidad al sol o al calor, dolor muscular, problemas renales, problemas pulmonares, problemas neurológicos y pérdida de cabello.
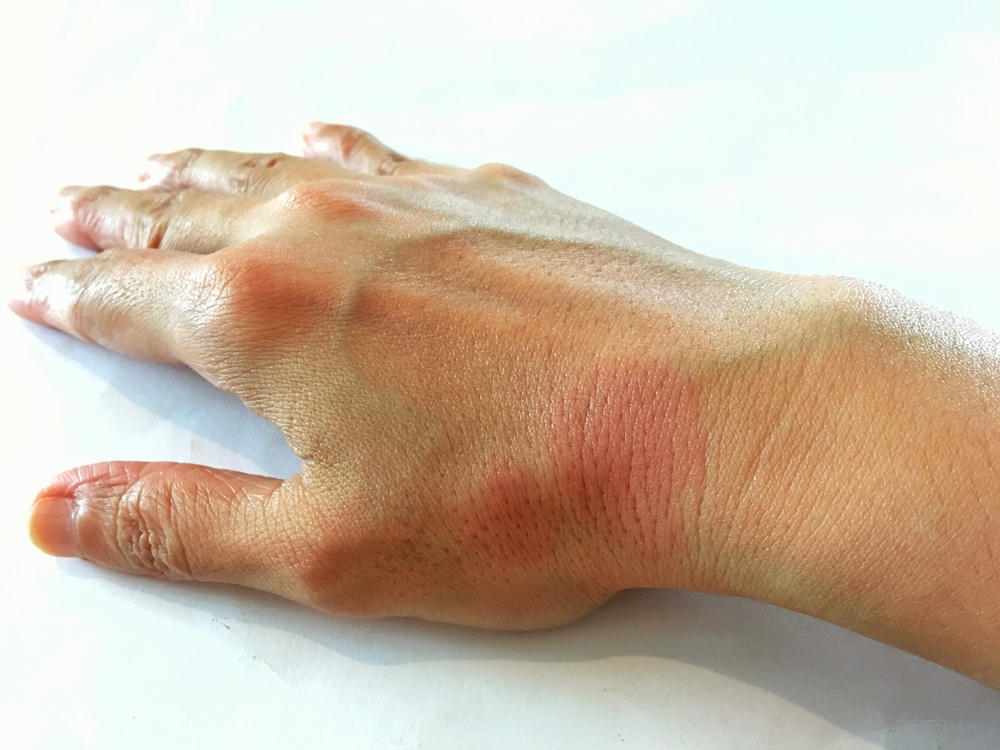
La astenia, la anorexia y la pérdida de peso son síntomas frecuentes en el cuadro clínico inicial del LES; la fiebre puede presentarse tanto al inicio como en el transcurso de la enfermedad. La mayoría de los pacientes presentan afectación del aparato locomotor en el transcurso de la enfermedad, sobre todo artralgias, rigidez matutina, las lesiones cutáneas y mucosas aparecen en el 80% de los pacientes (foto sensibilidad, aftas bucales, exantema malar, nódulos subcutáneos).
Factores de riesgo del Lupus
El lupus eritematoso sistémico es una enfermedad crónica que cursa con exacerbaciones y remisiones, existen factores que aumentan la reactivación de la enfermedad como la exposición solar, infecciones, situaciones de estrés, embarazo.
El lupus eritematoso sistémico es una enfermedad multifactorial en la que la genética y el ambiente juegan un papel preponderante; por eso su expresión difiere de un paciente a otro y las manifestaciones clínicas de la enfermedad son muy variables.
Tratamiento para el Lupus
El uso de glucocorticoides, antipalúdicos e inmunosupresores convencionales (azatioprina, metotrexate, ciclosporina, ciclofosfamida y leflunomida) constituyen la base del tratamiento del lupus eritematoso sistémico.
Su incidencia ha aumentado en los últimos años; sin embargo, el empleo de nuevas técnicas diagnósticas más eficientes y la obtención de nuevos tratamientos han permitido aumentar la supervivencia de los pacientes.
Si sospechas que podrías tener lupus, es importante que consultes con un médico especialista para que pueda evaluarte adecuadamente y hacer un diagnóstico preciso.
Con un tratamiento adecuado y un seguimiento médico cercano, muchas personas con lupus pueden vivir una vida larga y saludable.
REFERENCIAS.
Historia del Lupus [Internet]. Buenos Aires: Universidad Miamónides; 2016 [citado 20 Feb 2013]. Disponible en: http://reumatologia.maimonides.edu/historia-del-lupus/
Lateef A, Petri M. Unmet medical needs in systemic lupus erythematosus. Arthritis Res Ther [Internet]. 2012 [citado 15 Jul 2016];14(Suppl 4):S4. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/23281889
Escrito por: Dangela Lupaca, Especialista en Medicina Intensiva.
Fuente original: quierovidaysalud.com

